La próxima vez que te ofrezcan antibióticos y te preguntes: "¿Qué daño puede hacer?", piensa en Peggy Lillis.
Hace cinco años, a esta maestra de jardín de niños de 56 años de Brooklyn, N.Y., le dieron el antibiótico clindamicina, que debía prevenir una infección dental. En cambio, el fármaco eliminó gran parte de las bacterias "buenas" de sus intestinos que normalmente mantienen las bacterias "malas" bajo control. Sin esa protección, las bacterias perjudiciales de su estómago se descontrolaron y detonaron una infección intestinal tan grave que los médicos debieron realizar una cirugía de emergencia para extirparle el colon. A pesar de ese último recurso desesperado, "al cabo de 10 días de tomar esas pastillas, mi mamá murió", dice el hijo de Lillis, Christian.
O piensen en Zachary Doubek, un inquieto niño de 12 años de New Brunswick, N.J. Después de un juego de béisbol, Zachary volvió a su casa quejándose de un dolor de rodilla que empeoró durante la noche y se agravó rápidamente. Su médico inicialmente recetó un antibiótico que fracasó en el control del problema. Zachary tuvo la mala suerte de toparse con una cepa de bacterias que, después de la exposición reiterada a los antibióticos, había evolucionado y había desarrollado defensas contra los fármacos.
La infección de Zachary avanzó aceleradamente en todo su organismo y obligó a los médicos a ponerlo en un coma inducido, hasta que pudieron refrenarla con vancomicina, un potente antibiótico que, afortunadamente, aún actuaba contra el microbio. Zachary sobrevivió, pero un año y 6 cirugías más tarde, aún cojea a raíz de ese suplicio. "Es posible que nunca sepamos cómo contrajo la infección", dice su madre, Marnie Doubek, M.D., una médica familiar, "pero sabemos que el antibiótico que debería haberlo ayudado en primera instancia no funcionó".
ACTUEMOS
Comparte tu historia de infección. Visita SafePatientProject.org/share-your-story.
Infórmate sobre cuándo son necesarios los antibióticos y cuándo no. Visita Consumer HealthChoices.org/antibiotics.
Ayuda a detener el uso de los antibióticos en animales sanos que se consumen como alimento. Visita NotInMyFood.org.
Lee nuestra cobertura completa de la Crisis de los Antibióticos en Estados Unidos. Visita ConsumerReports.org/superbugs. Sigue a @ConsumerReports en Twitter y Facebook, y ayúdanos a detener la propagación de las superbacterias. #AdiosSuperbacterias #SlamSuperbugs.
Elevar la voz de alarma
Las historias de Peggy Lillis y Zachary Doubek son muy comunes. Si bien los antibióticos han salvado millones de vidas desde que la penicilina se recetó por primera vez hace casi 75 años, en la actualidad, es claro que el uso irrestricto de estos medicamentos también tiene consecuencias inesperadas y peligrosas: enferma al menos a 2.25 millones de estadounidenses al año y mata a 37,000.
Ese daño se presenta de dos formas, principalmente. En primer lugar, como en el caso de Lillis, los antibióticos pueden alterar el equilibrio natural del organismo entre las bacterias buenas y malas, que, según muestran las investigaciones, es sorpresivamente importante para la salud humana. Lillis falleció a causa de uno de esos malos microbios, la bacteria C. difficile. Al menos, 250,000 personas por año desarrollan infecciones por C. difficile vinculadas con el uso de antibióticos, y 14,000 mueren como resultado de ello.
En segundo lugar, el uso excesivo de antibióticos engendra "superbacterias", que con frecuencia no pueden controlarse, incluso con múltiples fármacos. (Ver "From Bug to Superbug" ["De bacteria a superbacteria"], más adelante). Doubek fue una víctima del MRSA (Staphylococcus aureus resistente a la meticilina), una bacteria que una vez estuvo confinada a los hospitales y que ahora se ha propagado a la comunidad, incluidos los salones de manicuría, los vestidores y los patios de juegos, donde es posible que Doubek haya contraído esta infección. El MRSA y otras bacterias resistentes infectan, al menos, a 2 millones de personas en EE. UU. al año, y matan a alrededor de 23,000.
Más allá de lo alarmantes que son estas cifras, los expertos indican que las cosas podrían ponerse mucho peor, en poco tiempo. Los Centros para el Control y Prevención de las Enfermedades [Centers for Disease Control and Prevention, CDC] dieron la voz de alarma sobre dos amenazas: las enterobacterias resistentes al carbapenem (carbapenem-resistant enterobacteriaceae, CRE) que, cuando entran en el torrente sanguíneo, matan casi al 50% de los pacientes hospitalarios infectados; y la Shigella, una bacteria muy contagiosa que quienes viajan al extranjero con frecuencia traen a casa y ahora es resistente a varios antibióticos comunes, lo que suscita temores de un brote epidémico en EE.UU.
La Organización Mundial de la Salud y la Unión Europea llaman al ascenso de las bacterias resistentes una de las crisis de salud más serias, lo que nos coloca al borde de una "era post-antibiótica". En junio, el presidente Obama convino un foro sobre la crisis en la Casa Blanca, al que asistieron 150 organizaciones, incluida Consumer Reports. Y su presupuesto propuesto para el año 2016 incluyó $1,200 millones para combatir las infecciones resistentes.

Un nuevo enfoque respecto de los antibióticos
"Tenemos que actuar ahora para revertir este problema", dice Thomas R. Frieden, M.D., director de los CDC. "Si perdemos la capacidad de tratar las infecciones, perdemos la capacidad de ejecutar en forma segura mucho de lo que damos por obvio en la medicina moderna".
Parte de la solución puede surgir del desarrollo de nuevos antibióticos. Sin embargo, los expertos indican que es incluso más importante que los médicos, los hospitales y los consumidores desarrollen una nueva actitud hacia los fármacos: aprender cuándo deben usarse los antibióticos y cuándo no.
Eso se aplica, incluso, a cómo se usan los fármacos en las granjas: alrededor del 80% de los antibióticos en EE.UU. se les dan a pollos, vacas y otros animales que luego se consumen como alimento; principalmente, para acelerar su crecimiento y prevenir las enfermedades.
Frieden y otras personas dicen que el problema, aunque complejo, es reparable, si actuamos ahora. A continuación, se establece lo que debes saber sobre el uso excesivo de antibióticos y sus consecuencias, y sobre cómo protegerte y cuidar a tu familia:
Fármacos milagrosos que luego resultan mal
"Los antibióticos son realmente medicamentos milagrosos. Así lo creen los pacientes. Yo lo creo también", dice Lauri Hicks, D.O., jefa del programa Get Smart de los CDC: debes saber cuándo funcionan los antibióticos.
Pregúntale a cualquier persona que haya tenido meningitis bacteriana. Alrededor del 85% de las personas tratadas con antibióticos para esa infección sobreviven; sin los fármacos, casi todos mueren. De hecho, muchos de los avances de la medicina moderna —trasplantes de órganos, cirugía invasiva, tratamientos contra el cáncer, entre otros— dependen de los antibióticos. Por ejemplo, sin los fármacos, hasta el 40% de las personas que reciben un reemplazo total de cadera desarrollarían una infección y casi un tercio de ellas moriría.
Pero los antibióticos se han vuelto una víctima de su propio éxito. "Estos fármacos parecían tan eficaces, que empezamos a usarlos incluso en casos en que no deberían ser usados", dice Hicks. En general, de hecho, el CDC calcula que hasta la mitad de todos los antibióticos usados en este país se recetan en forma innecesaria o se usan de manera inadecuada.
LOS NIÑOS CORREN RIESGO, TAMBIÉN
Zachary Doubek y su madre, Marnie, en el parque cercano a su hogar en New Brunswick, N.J., cuando el niño de 12 años podría haber estado expuesto a MRSA. Esta bacteria, que es resistente a varios antibióticos, puede dar lugar a un rango de enfermedades, incluidas infecciones cutáneas y neumonía, y casi mata a Zachary. Las infecciones por MRSA, en la actualidad, se remontan a equipos para el deporte y colegios, gimnasios, vestuarios y guarderías.
Las múltiples formas de uso incorrecto
El uso incorrecto de los antibióticos se produce de muchas formas:
• Usar los fármacos para tratar las enfermedades provocadas por virus, no bacterias. Los médicos saben, por supuesto, que los antibióticos no funcionan contra los virus, como los que provocan el resfriado común o la influenza. Pero, en algunos casos, los análisis no pueden ayudar a distinguir entre los dos. También es posible que los médicos sientan que no tienen tiempo suficiente para determinar la causa, y consideren que es "mejor prevenir que lamentar". Un estudio reciente de 204 médicos sugirió que es posible que ciertos médicos receten antibióticos para las infecciones virales hacia el fin de su horario de atención; un signo de que pueden estar tomando la vía fácil para manejar las consultas de los pacientes.
• Recetar los fármacos solamente para satisfacer las exigencias del paciente. Es posible que los médicos también deseen dejar a los pacientes contentos; y los pacientes, con frecuencia, desean tomar antibióticos. Por ejemplo, en una encuesta reciente de Consumer Reports en 1,000 adultos, una de cada cinco personas que tomaron un antibiótico habían pedido el medicamento. "Con frecuencia, tengo pacientes que piden antibióticos", dice Marnie Doubek, que ve muchos niños enfermos en su consultorio. "Por lo que comprendo la presión de aceptar recetarlo sin más. Pero ahora, especialmente con la experiencia de Zachary, de ningún modo".
• Recurrir a los fármacos muy rápido. Incluso cuando las infecciones son provocadas por bacterias, en ocasiones, los médicos recetan antibióticos cuando sería sensato esperar algunos días para ver si los síntomas se van solos. Un ejemplo: las infecciones de oído en niños de más de 6 meses. Cuando son leves, esas infecciones con frecuencia mejoran sin tratamiento. Pero, como muchos padres saben, un niño que llora puede ser un potente motivador para buscar una solución rápida, incluso si, a la larga, es más probable que el uso reiterado de antibióticos provoque problemas en lugar de resolverlos.
• El abuso de los antibióticos de amplio espectro. Cuando es necesario usar antibióticos, con frecuencia, los médicos recurren muy rápido a los "de amplio espectro" que atacan múltiples tipos de bacterias de una vez. Este método de arrasar con todo no solo tiene más probabilidades de generar resistencia, sino también de eliminar las bacterias protectoras. El fármaco que detonó la infección por C. diff de Lillis, clindamicina, es uno de estos medicamentos.
Estos fármacos se desarrollaron con la premisa de que "matar tantos microbios como fuera posible en cada paciente" era una buena idea, explica John Powers, M.D., ex jefe médico de Desarrollo de Fármacos Antimicrobianos e Iniciativas de Resistencia en la Administración de Medicamentos y Alimentos.
Los médicos amaban los antibióticos de amplio espectro e, incentivados por el agresivo marketing de las empresas farmacéuticas, comenzaron a usarlos para problemas comunes, como las infecciones de los oídos o de los senos paranasales. Dado su uso difundido, "no es extraño que ahora tengamos un problema con la resistencia y C. diff", aclara Powers.

La búsqueda de nuevos fármacos
Muchos de esos medicamentos de amplio espectro fueron introducidos hace 30 años, cuando el desarrollo de antibióticos estaba en su apogeo. Más de 50 antibióticos fueron introducidos en las décadas de 1980 y 1990. Pero ese caudal de productos en desarrollo, que una vez fluyó en forma constante, se ha hecho más lento hasta convertirse en un goteo, por varios motivos.
Uno es que se está demostrando que desarrollar nuevas clases de antibióticos dirigidos a las superbacterias es un dilema científico complejo. La mayoría de los nuevos antibióticos introducidos desde el año 2000 fueron ajustes menores a los fármacos ya existentes, no grandes avances.
¿El otro gran motivo? El dinero. "Desarrollar antibióticos no es tan rentable", dice Henry Chambers, M.D., un infectólogo en la Facultad de Medicina de University of California en San Francisco. Las compañías farmacéuticas preferirían concentrarse en medicamentos que muchas personas toman durante un tiempo prolongado, explica, porque el mercado y el potencial de ganancia son mayores.
El gobierno está intentando endulzar el incentivo económico. En 2012, la FDA comenzó a acelerar determinados antibióticos y les dijo a los fabricantes de fármacos que la protección de patentes sobre los fármacos duraría unos cinco años adicionales. Desde ese entonces, 49 nuevos fármacos ingresaron en la vía rápida de la línea de productos en desarrollo y 6 ya han sido aprobados.
La FDA propuso agregar más facilidades —permitirles a las compañías evaluar los fármacos con estudios más pequeños, más breves o con menos cantidad de estudios— para los antibióticos destinados a tratar infecciones serias en pacientes sin otras opciones. En la actualidad, las leyes que están en el Congreso bajarían los requisitos necesarios para poner nuevos antibióticos en el mercado.
El peligro de medicamentos ‘por vía rápida'
Este enfoque significa que la FDA "está dispuesta a aceptar menos datos de seguridad y eficacia", reconoce Edward Cox, M.D., director de la Oficina de Productos Antimicrobianos en el Centro para la Evaluación y la Investigación de Fármacos de la FDA. Pero él indica que es una concesión que muchos médicos están dispuestos a hacer.
Así y todo, ciertos investigadores y defensores de pacientes se preocupan por la aceleración de los procesos de los fármacos. "Sin lugar a dudas, necesitamos nuevos antibióticos", expresa Lisa McGiffert, directora del Proyecto Paciente Seguro de Consumer Reports. "Pero eso no justifica bajar la exigencia en las normas de aprobación de medicamentos. Estos fármacos pueden ser peligrosos, por lo que se deben evaluar exhaustivamente para determinar su seguridad y eficacia antes de soltarlos al público".
Quizás la mayor preocupación es que, incluso si llegan al mercado nuevos antibióticos eficaces, es posible que no sean de mucha ayuda a largo plazo si los profesionales de la salud y los pacientes continúan realizando un uso inadecuado de ellos. Además, agrega Chambers, es posible que haya mucha presión sobre los médicos para hacer un uso amplio de los fármacos, a pesar de la creciente amenaza de la resistencia a los antibióticos.
Cierta presión puede provenir de las compañías farmacéuticas, que tienen antecedentes de un marketing agresivo e, incluso, ilegal de los medicamentos nuevos. En 2009, Pfizer aceptó pagar $1,000 millones en una transacción por acusaciones de que la compañía promocionaba ilegalmente 4 fármacos, incluido el antibiótico linezolid (Zyvox), que fue impulsado para tratar formas de MRSA para las cuales no estaba aprobado.
La verdadera solución antibiótica
Con educación y un poco de incentivo, los médicos han demostrado que pueden hacerlo mejor.
En un estudio, divulgado en la revista Journal of the American Medical Association, se determinó que los médicos que asistieron a una sesión de 1 hora sobre pautas para tratar infecciones frecuentes de las vías respiratorias y, luego, enviaron comentarios sobre lo que habitualmente recetan, redujeron su uso de antibióticos de amplio espectro casi a la mitad. Las recetas inadecuadas para infecciones de los senos paranasales y la neumonía disminuyeron entre un 50% y un 75%. Varias organizaciones médicas, como la Academia Estadounidense de Médicos de Familia y la Academia Estadounidense de Pediatría, distribuyeron pautas sobre el uso adecuado de antibióticos entre sus miembros. En ciertos casos, este consejo está incorporado en registros médicos electrónicos, por lo que se alerta a los médicos si recetan un fármaco inadecuadamente.
No obstante, los pacientes cumplen una función clave también, al ayudar a garantizar que esos medicamentos únicamente se usen cuando son necesarios, y evitar las infecciones desde un principio. A continuación, presentamos algunas pautas que debes seguir:
• No insistas en recibir antibióticos. Si tu médico dice que no tienes una infección bacteriana, no insistas. Pregúntale sobre otros tratamientos que puedan ayudar a que te sientas mejor, como un analgésico, una pastilla para el dolor de garganta, un antihistamínico o un descongestivo.
• Pregunta si puedes combatirlo solo. Si la causa es bacteriana, pero tus síntomas son leves, pregunta si corresponde intentar combatir la infección sin medicina.
• Pide fármacos específicos. Cuando sea posible, tu médico debería ordenar la realización de cultivos para identificar las bacterias que te provocaron la infección y recetarte un fármaco específicamente dirigido a esa bacteria.
• Usa las cremas antibióticas con moderación. Incluso los antibióticos aplicados en la piel pueden dar lugar a bacterias resistentes. Por ello, usa los ungüentos de venta libre que contengan bacitracina y neomicina únicamente si la suciedad permanece después de lavarte con agua y jabón.
• Evita las infecciones para empezar. Eso significa mantenerte al día con las vacunaciones. Y significa lavarte bien las manos en forma regular, especialmente antes de preparar o comer alimentos, antes y después de tratar una cortada o una herida, y después de usar el baño, estornudar, toser y manipular basura. Usar agua y jabón es lo mejor. Evita los jabones y los limpiadores antibacterianos para manos, que pueden promover la resistencia.
UNA FAMILIA EN ACCIÓN
Christian Lillis (izquierda) y su hermano Liam fuera de la casa familiar en Brooklyn, N.Y., con una foto de su madre Peggy. Ella falleció cuando un antibiótico recetado después de un tratamiento dental de rutina mató las bacterias "buenas" de su estómago, y permitió que una bacteria "mala", C. difficile, se propagara en su organismo. Al menos, 250,000 personas por año se enferman a causa de C. difficile vinculadas con el uso de antibióticos, y 14,000 mueren. La familia respondió a la tragedia creando la fundación Peggy Lillis Memorial Foundation (peggyfoundation.org).
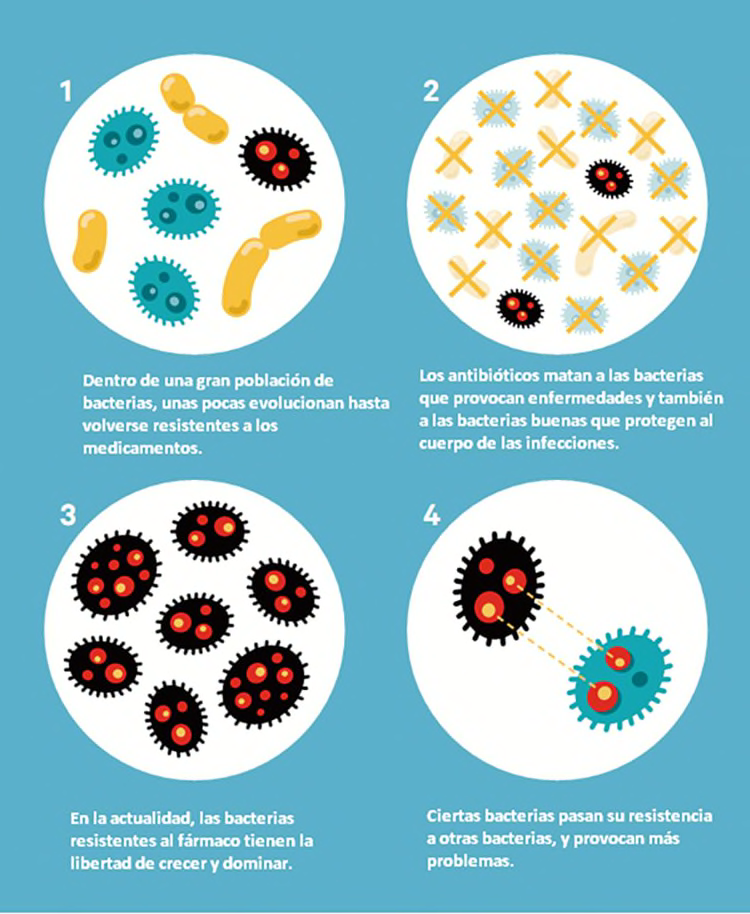
De bacteria a superbacteria: cómo las bacterias se arman
"Todos tenemos bacterias que viven dentro y fuera de nuestro cuerpo", afirma Lauri Hicks, D.O., de los Centros para el Control y la Prevención de las Enfermedades. Cuando tomamos un antibiótico, algunas bacterias sobreviven —y evolucionan— para que, la siguiente vez que se encuentren con ese fármaco, posiblemente no funcione contra ellas. "Es una cuestión de supervivencia", dice Hicks.
Cada vez que desarrollamos un nuevo antibiótico, las bacterias evolucionan para evadirlo. "La capacidad de las bacterias de adaptarse les permite volverse resistentes muy rápidamente", aclara Jeffrey S. Gerber, M.D., un experto en enfermedades infecciosas del Children's Hospital of Philadelphia. "Las bacterias han encontrado una forma de volverse resistentes a cada antibiótico fabricado por el hombre", agrega.
Es posible que las nuevas bacterias resistentes no te enfermen enseguida, pero pueden provocar una infección en el futuro que sea más difícil de tratar para los médicos.
Y puedes propagar las bacterias a superficies que tocas o a personas a quienes les das la mano, un beso o un abrazo. Así que puedes transmitirles las bacterias a amigos, familiares, compañeros de trabajo y otras personas y, de ese modo, propagar los microbios por tu comunidad incluso si nunca te enfermas.
A medida que circulan las bacterias, pueden volverse resistentes a múltiples antibióticos. Varias de esas "superbacterias" desarrollaron la capacidad de esquivar todos o casi todos los fármacos que tenemos.
"Se han tenido que cerrar unidades de terapia intensiva enteras debido a estas superbacterias", dice Gerber. Como consecuencia, "las personas mueren de infecciones para cuyo tratamiento ya no nos queda ni un antibiótico".
Para evitar los gérmenes en el gimnasio
Alrededor de 2 de cada 100 estadounidenses llevan MRSA potencialmente letales en su cuerpo.
Los deportistas, particularmente los que participan en los deportes de contacto, tienen incluso más probabilidades de albergar las bacterias, en parte, porque los jugadores comparten microbios cuando entran en contacto entre sí.
Además, los MRSA pueden vivir durante días en el equipo de ejercicio, los bancos y las colchonetas, en los gimnasios y los vestidores. Por eso, debes tomar las siguientes medidas para protegerte al entrenar en un gimnasio:
- Lávate las manos con agua y jabón antes de entrenar. Si no hay agua y jabón disponibles, usa un antiséptico para las manos a base de alcohol.
- Limpia el equipo con aerosoles o trapos a base de alcohol.
- Coloca una barrera, como la ropa o una toalla limpia entre tu piel y el equipo de ejercicio, los bancos y las colchonetas.
- Mantén cortadas y raspones limpios y vendados hasta que cicatricen.
- Báñate inmediatamente después de hacer ejercicio.
- Nunca compartas objetos personales que estén en contacto con la piel desnuda, como toallas, colchonetas, jabón en barra y rasuradoras.
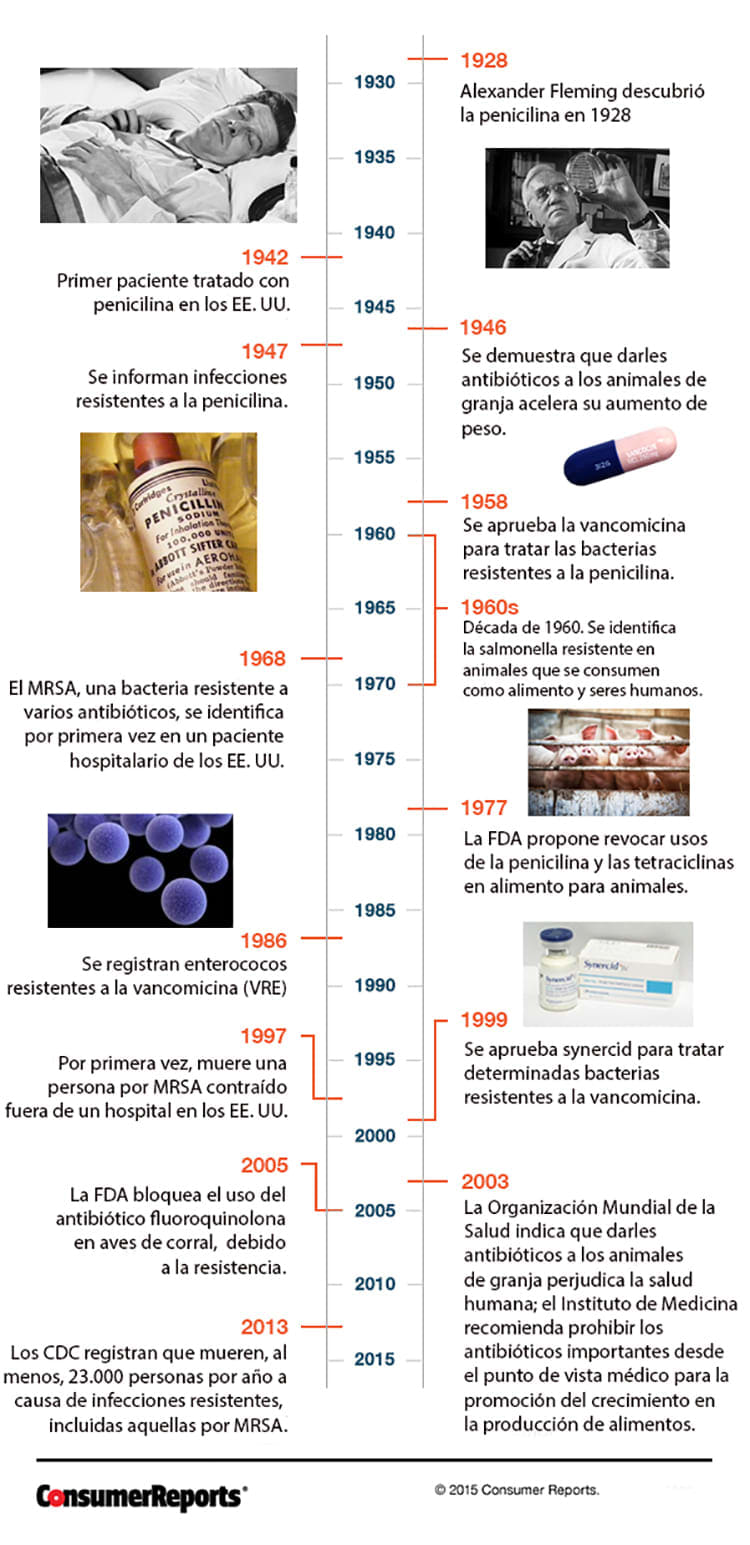
Una crónica de uso excesivo
Alexander Fleming descubrió la penicilina en 1928, los médicos la recetaron por primera vez en EE. UU. en 1942, y para 1948 Fleming ya estaba advirtiendo acerca del riesgo de las bacterias resistentes: una predicción que se volvió demasiado cierta durante las siguientes décadas.
6 myths
Mito n.° 1. Pueden curar los resfriados y la influenza.
Los antibióticos actúan únicamente contra las infecciones bacterianas, no las virales, como resfriados, la gripe o influenza, la mayoría de los dolores de garganta y muchas infecciones de los senos paranasales y de oído.
Mito n.° 2. Tienen pocos efectos secundarios.
Casi 1 de 5 visitas a la sala de emergencias por efectos secundarios de los fármacos deriva de los antibióticos; en niños, los fármacos son la causa principal de tales visitas. Los efectos incluyen diarrea, infecciones por hongos levaduriformes y, en raras ocasiones, daño nervioso, desgarres en los tendones y reacciones alérgicas, que incluyen erupciones, hinchazón en el rostro o en la garganta, y problemas respiratorios. Y los fármacos pueden matar las buenas bacterias, y aumentar el riesgo de tener ciertas infecciones.
Mito n.° 3. Un ‘ciclo completo' dura, por lo menos, una semana.
No siempre. Para ciertas infecciones, como ciertas infecciones de las vías urinarias, del oído y de los senos paranasales, un ciclo más breve puede funcionar. Así que pídele a tu médico el ciclo de antibióticos más breve necesario para tratar la infección.
Mito n.° 4. Está bien tomar medicamentos sobrantes.
No. En primer lugar, es posible que no necesites tomar ningún antibiótico. Y, si lo necesitas, es posible que los medicamentos sobrantes no sean el tipo o la dosis adecuados para tu infección. Tomarlos permitiría el crecimiento de las bacterias perjudiciales. Devuelve los antibióticos no utilizados a la farmacia o mézclalos con los posos de café o los desechos del gato y tíralos a la basura.
Mito n.° 5. Todas las infecciones bacterianas requieren fármacos.
Las leves, a veces, se resuelven solas. Así que pregúntale a tu médico si puedes tratar de esperar.
Mito n.° 6. Cuantas más bacterias mata un fármaco, mejor.
Error. Los denominados antibióticos de amplio espectro, como ceftriaxona, ciprofloxacina y levofloxacina, deben reservarse para las infecciones difíciles de tratar.
Cuándo decir no a una receta
En abril de 2015, una encuesta de Consumer Reports entre 1,000 adultos determinó que, frecuentemente, se les recetan antibióticos a los pacientes cuando no es necesario, como en el caso de resfriados, influenza, muchas infecciones de los senos paranasales y antes de determinados procedimientos dentales o médicos. Varias organizaciones médicas importantes, incluidas la Academia Estadounidense de Médicos de Familia y la Academia Estadounidense de Pediatría, recientemente han intentado corregir el problema mediante la identificación de afecciones para las cuales, con frecuencia, se usan antibióticos de manera incorrecta y la explicación de cuándo estos fármacos son y no son necesarios:
INFECCIONES DE OÍDO
La mayoría de las infecciones de oído mejoran por sí solas en dos o tres días, incluso sin fármacos, especialmente en niños mayores de 2 años.
Cuándo considerar la posibilidad de usar antibióticos Es posible que sea necesario usar antibióticos de inmediato en bebés menores de 6 meses con dolor de oído, niños de 6 meses a 2 años con dolor de oído de moderado a grave, y en niños mayores de 2 años con síntomas graves.
ECCEMA
Los antibióticos no ayudan a aliviar la picazón ni el enrojecimiento en la piel. En cambio, huméctate la piel o pídele a tu médico que te recomiende una crema o un ungüento con medicamentos.
Cuándo considerar la posibilidad de usar antibióticos Si hay signos de infección bacteriana, como bultos o ampollas con pus, costras de color miel, piel muy roja o caliente, y fiebre.
INFECCIONES OCULARES
Los médicos, con frecuencia, recetan gotas con antibióticos después de tratar las enfermedades oculares, como degeneración macular, con inyecciones. Pero las gotas con antibióticos rara vez son necesarias después de tales tratamientos y pueden irritar los ojos.
Cuándo considerar la posibilidad de usar antibióticos Si tienes una infección ocular bacteriana, marcada por enrojecimiento, hinchazón, lagrimeo, pus y pérdida de la visión.
CONJUNTIVITIS
La conjuntivitis, por lo general, deriva de un virus o de una alergia, no de bacterias. Incluso si las bacterias son responsables, por lo general, la conjuntivitis se va sola en el término de 10 días.
Cuándo considerar la posibilidad de usar antibióticos Si tienes una conjuntivitis bacteriana y un sistema inmunitario débil, o síntomas graves o persistentes.
INFECCIONES RESPIRATORIAS
Los resfriados, la influenza y la mayoría de los cuadros de tos y de los casos de bronquitis son provocados por virus. La faringitis estreptocócica es bacteriana, pero únicamente un tercio de los dolores de garganta en niños se deben a la infección por estreptococos. Si sospechas que tienes una infección por estreptococos, realízate análisis para saberlo con seguridad.
Cuándo considerar la posibilidad de usar antibióticos Si un cuadro de tos dura más de 14 días o si un médico te diagnostica una enfermedad bacteriana, como infección por estreptococos.
INFECCIONES DE LOS SENOS PARANASALES
La sinusitis, habitualmente, es viral. E, incluso, si el origen es bacteriano, las infecciones aunque no se les trate, con frecuencia se resuelven solas en una semana aproximadamente.
Cuándo considerar la posibilidad de usar antibióticos Si los síntomas son graves, no mejoran después de 10 días, o mejoran pero después empeoran.
OÍDO DE NADADOR
Dado que esta afección es provocada por agua que queda estancada en el canal del oído, las gotas para los oídos de venta libre, por lo general, ayudan tanto como los antibióticos, sin el riesgo de que estas provoquen resistencia.
Cuándo considerar la posibilidad de usar antibióticos Si tienes un hoyo o un tubo en el tímpano, consulta con tu médico. En ese caso, hay gotas para el oído con antibióticos determinadas que son una mejor opción. Es posible que sea necesario el uso de antibióticos por vía oral si una infección bacteriana se extiende más allá del oído o si tienes otras afecciones, como diabetes, que aumentan el riesgo de complicaciones.
INFECCIONES URINARIAS EN PERSONAS DE EDAD AVANZADA
Los médicos, con frecuencia, recetan antibióticos cuando un análisis de rutina detecta bacterias en la orina. Sin embargo, si no hay síntomas, los fármacos no ayudan.
Cuándo considerar la posibilidad de usar antibióticos Antes de determinadas cirugías o cuando experimentas ardor al orinar y una fuerte necesidad de "ir al baño" muy seguido.
Inscríbete para recibir Lo Nuevo Para Ti - nuestro boletín mensual. Recibe contenido nuevo entregado directamente a tu correo electrónico.
